يتم تنظيم نبض القلب بواسطة إشارة كهربائية يتم إنتاجها في الأذين الأيمن من القلب، ومنه تنتشر خلال ألياف توصيل خاصة إلى حجرات القلب. تظهر متلازمة وولف باركنسون وايت عندما يكون هناك حالة من النبض السريع الناتج عن وجود مسار إضافي تستطيع الإشارة الكهربائية المرور من خلاله، ولا تعد الزيادة في ضربات القلب مهددة للحياة، ولكنها تؤدي إلى نشوء وتطور مشكلات قلبية مختلفة.في معظم الأحيان يكون المسار الإضافي موجود منذ الولادة، ولكن تظهر الأعراض للمرة الأولى في سن 15 – 25 عامًا.
المحتويات
أعراض متلازمة وولف باركنسون وايت
يوجد العديد من أعراض متلازمة وولف باركنسون وايت، مثل ما يأتي:
- خفقان في الصدر (Palpitations).
- دوران الرأس.
- ضعف عام في الجسم.
- القلق.
- الإغماء.
- ألم في الصدر.
- ضيق في النفس.
- الموت الفجائي.
تظهر الأعراض للمرة الأولى خلال سن المراهقة إلى بداية العشرينيات، وقد تستمر النوبة من ثوان معدودة إلى عدة ساعات.
الأعراض في الرضع
يمكن أن تشمل مؤشرات متلازمة “وولف باركنسون وايت” وأعراضها لدى الأطفال الرضع ما يلي:
- شحوب لون الجلد أو بهتانه
- تغيُّر لون الجلد والشفتين والأظافر إلى الأزرق أو الرمادي (زُراق)
- التململ أو سهولة الاستثارة
- سرعة التنفس
- النفور من تناول الطعام
أسباب وعوامل خطر متلازمة وولف باركنسون وايت
تعد أسباب تكوّن المسار الإضافي غير معروفة بشكل دقيق، باستثناء الحالات التي تكون الإصابة فيها ناتجة عن اضطرابات إضافية في القلب، أو طفرة جينية معروفة.
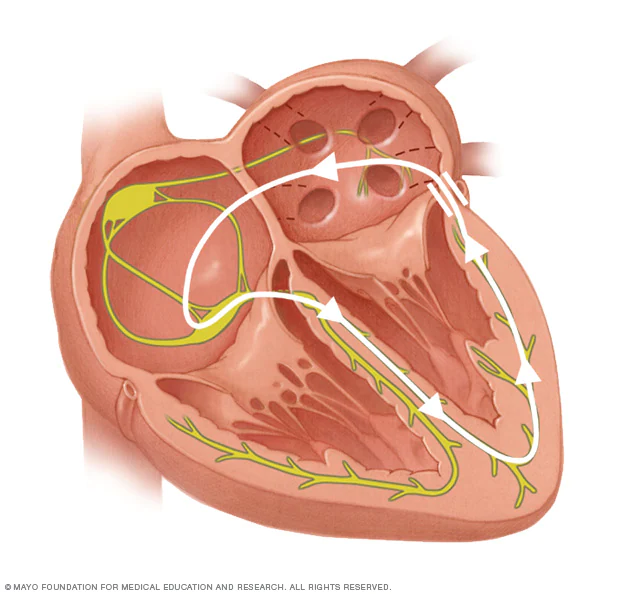
عند الشخص المعافى تنتقل الإشارة الكهربائية من العُقدة الجيبية الأذينية (Sinoatrial node – SA node) في الأذين، وتنتقل إلى البطينين عن طريق ألياف التوصيل، ويتم تأخير الانتقال إلى البطينين في العقدة الأذينية البطينية (AV node) لتمكين الأذينين من الانقباض قبل البطينين، ما يتيح إدخال المزيد من الدم إليهما، وعند وجود مسار إضافي في القلب قد تحدث العديد من الحالات كما يأتي:
- سبق الاستثارة (preexcitation)
إذ ينتقل التحفيز الكهربائي من البطين في المسار الإضافي وليس عبر ألياف التوصيل، ما يسبب وصول الإشارات الكهربائية قبل الموعد المرغوب.
- تسارّع القلب بعد الدخول للعقدة الأذينية (Reentry tachycardia)
حيث يتشكل مسار دائري ينزل فيه التحفيز الكهربائي من الأذين إلى البطينين في المسار السليم، لكن التحفيز يعود بعد ذلك إلى الأذين عن طريق المسار الإضافي، ويُنتج تحفيزًا إضافيًا زائدًا عن الحاجة، ما يؤدي إلى انقباض سريع لعضلة القلب.
- تحفيز غير منظّم
تعد هذه الحالة من الحالات الخطيرة، وذلك عندما يكون التحفيز الكهربائي غير منظم، ما قد يؤدي ذلك إلى حالة يكون فيها الانقباض سريعًا جدًا في ما يسمى الرجفان الأذيني (Atrial Fibrillation).
مضاعفات متلازمة وولف باركنسون وايت
يوجد العديد من المضاعفات الناتجة عن متلازمة وولف باركنسون وايت، وهي كما يأتي:
- انخفاض ضغط الدم.
- إغماءات متكررة.
- قصور في القلب.
- رجفان بطيني (Ventricular fibrillation).
- موت.
تشخيص متلازمة وولف باركنسون وايت
يتم تشخيص الإصابة بمتلازمة وولف باركنسون وايت من خلال العديد من الفحوصات، وهي كما يأتي:
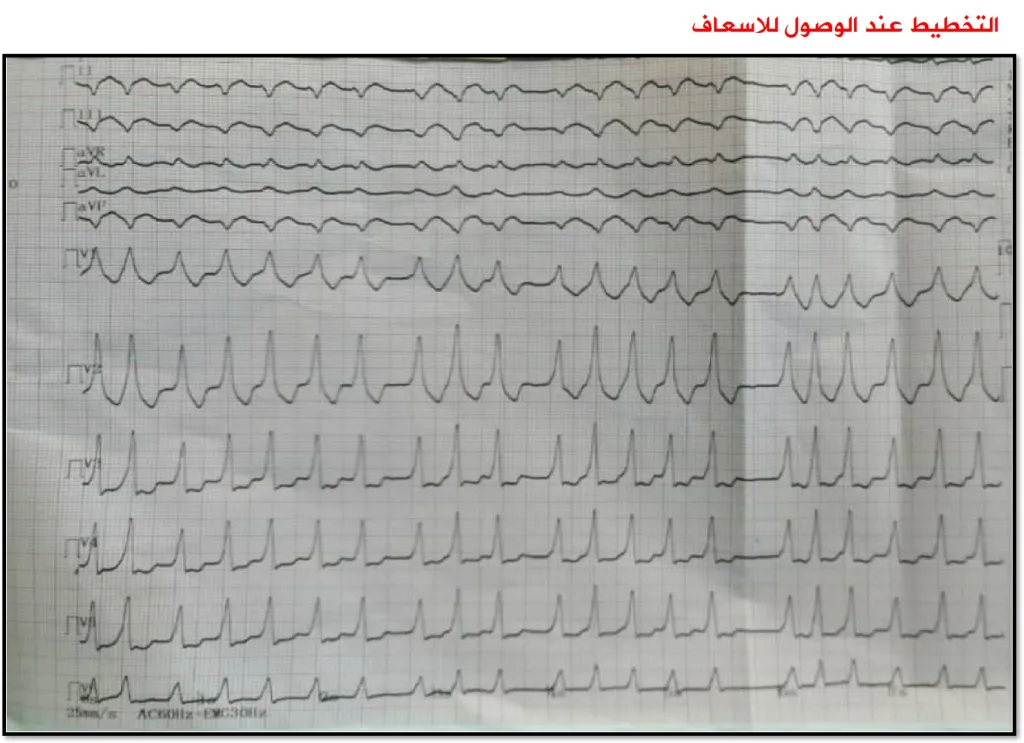
مخطط كهربية القلب (Electrocardiogram)
من الممكن قياس وتسجيل التيار الكهربائي المؤدي إلى انقباض القلب بواسطة عدة أقطاب كهربائية (Electrode)، ويتم إلصاقها بالجسم حيث تقيس التيارات في القلب من زوايا مختلفة، ويكون انقباض القلب السليم مصحوبًا بعدة موجات.
ويمكن تحديد متلازمة وولف باركنسون وايت حتى في غير وقت النوبة، وذلك بواسطة نمط الموجات المميز لهذه المتلازمة.
تخطيط كهربية القلب السامح بالتجول
ذلك من خلال جهاز محمول لتخطيط وتسجيل كهربية القلب، ويمكن بواسطته تسجيل النشاط الكهربائي للقلب لمدة طويلة، ما يتيح مقارنة وملاءمة تخطيط المنطر مع أوضاع المختلفة.
مسجل الأحداث (Event recorder)
هو جهاز محمول لتخطيط كهربية القلب، ويبقى مع المريض لعدة أسابيع أو أشهر، وعند ظهور الأعراض يقوم الشخص المفحوص بالضغط على زر وعندها يحفظ الجهاز تخطيط كهربية القلب في الدقائق السابقة للحدث والتالية له، وعند انتهاء المدة يقوم الطبيب بالتدقيق في مخطط الأحداث الحرجة ثم يشخص الحالة.
فحص الفيزيولوجيا الكهربية
يستخدم هذا الفحص لتأكيد التشخيص، وتحديد الموقع الدقيق للمسار الإضافي في القلب، وتتم الاستعانة بجهاز صغير للقسطرة ويتم إدخاله إلى القلب، حيث يوجد في طرفه قطب كهربائي يقيس الجهد الكهربائي في أماكن مختلفة في عضلة القلب.
علاج متلازمة وولف باركنسون وايت
يهدف علاج متلازمة وولف باركنسون وايت إلى توقف نوبات الزيادة في ضربات القلب، ومنع حدوثها في المستقبل، وذلك من خلال ما يأتي:
التنبيه المبهمي (vagal stimulation)
وذلك من خلال تنبيه العصب المبهم بواسطة بعض المؤثرات، مثل: السعال، والتبريد السريع والفجائي للوجه بالثلج، ومحاكاة عملية إفراغ الأمعاء، إذ يساعد ذلك على وقف النوبة.
تناول بعض الأدوية
عند عدم تأثير التنبيه المبهمي يمكن حقن الأدينوزين (Adenosine) في الوريد، أو تناول أقراص مضادة لاضطرابات نظم القلب، إذ تساعد هذه الأدوية على تحسين الحالة.
تقويم نظم القلب (Cardioversion) بالصدمة الكهربائية
إذا لم تنجح الأدوية فهناك حاجة إلى تقويم نظم القلب بمساعدة تحفيز كهربائي تتم بواسطته تهيئة وإعادة إعداد انقباضات القلب من جديد.
الجراحة
وذلك من خلال كي المسار الإضافي بالقسطرة، للتخلص من الإشارات الكهربائية الزائدة، وتستخدم هذه الطريقة لمنع حدوث النوبات المستقبلية.

الوقاية من متلازمة وولف باركنسون وايت
في الواقع لا يوجد طرق محددة للوقاية من الإصابة بمتلازمة وولف باركنسون وايت؛ وذلك لأن أسباب حدوثها غي معروفة بشكل دقيق.