إجراء نوروود للقلب هو الأول من ثلاث جراحات القلب الخلقية المرحلية لتصحيح متلازمة القلب الأيسر الناقص التنسج (HLHS) وغيرها من عيوب القلب احادي البطين . و عادة ما تحدث عملية نوروود في غضون أسبوع من الولادة.
جراحة نوروود هو أول عملية جراحية من اصلاح معقد يشمل ثلاث مراحل من عمليات القلب بهدف إنشاء دوران جهازي وظيفي جديد( مسار جديد للدم داخل القلب ) لدى المرضى الذين يعانون من متلازمة القلب الأيسر ناقص التنسج أو العيوب القلبية المعقدة الأخرى مع فيزيولوجيا بطين واحد.
يتضمن إجراء نوروود
- (المرحلة 1)
استئصال الحاجز الأذيني وقطع وربط الشريان الرئوي الرئيسي البعيد. يوصل الشريان الرئوي القريب بعد ذلك بقوس الأبهر ناقصة التنسج، بينما يُصلَح الجزء المتضيق من الأورطي .يجري إنشاء تحويلة أورطية رئوية من أجل وصل الشريان الأورطي بالشريان الرئوي الرئيسي لتأمين تدفق دموي رئوي.
- الجراحة الثانية (المرحلة 2)
هي فصل الدورة الدموية الرئوية عن الجهازية بمجرد انخفاض مقاومة الأوعية الدموية الرئوية، عن طريق إزالة التحويلة الأبهرية الرئوية متبوعة بإنشاء تحويلة رئوية أجوفية علوية ثنائية الاتجاه، يُعرَف هذا أيضًا باسم إجراء غلين المعدل أو هيمي-فونتان.
- الجراحة الثالثة (المرحلة 3)
هي إجراء فونتان، حيث يوصل الوريد الأجوف السفلي (الوريد الكبير الذي يحمل الدم من الجزء السفلي للجسم إلى القلب) بالشرايين الرئوية الفرعية. بعد اكتمال هذه الجراحة، يتدفق كل الدم الوريدي العائد من الجسم مباشرة إلى الرئتين.
أبلٍغ عن أول استخدام ناجح لإجراء نوروود من قبل الدكتور ويليام إيمون نوروود جونيور وزملاؤه عام 1981. يلزم إجراء تحويلة قلبية رئوية.
المحتويات
دواعي جراحة إجراء نوروود او عملية نوروود
غالبًا ما يُستخدَم هذا الإجراء لعلاج متلازمة القلب الأيسر ناقص التنسج، أو أنواع معينة من رتق الصمام التاجي، أو حالات أخرى تؤدي إلى دوران بطين مفرد.
في هذه الظروف، تكون المشكلة الأكثر إلحاحًا هي أن القلب غير قادر على ضخ الدم إلى الدوران الجهازي (أي إلى الجسم). الهدف من هذه العمليات الجراحية الثلاث هو توصيل البطين المفرد بالدوران الجهازي في النهاية. ولتحقيق ذلك، يُعطَّل تدفق الدم إلى الرئتين، وبالتالي يجب إنشاء مسار بديل لتزويد الرئتين بالدم.
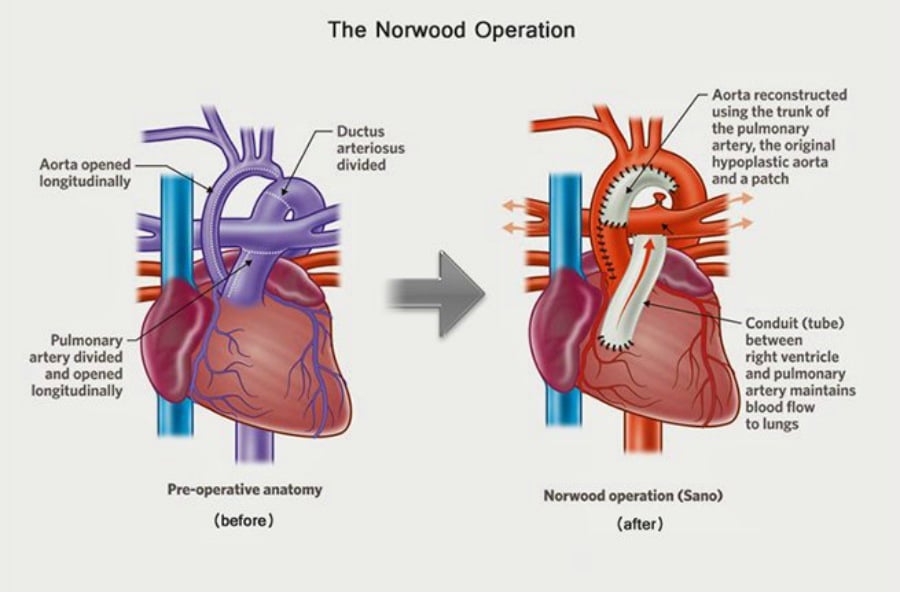
عملية إجراء نوروود
يكون الدخول إلى تجويف الجسم من أجل إجراء نوروود من خلال شق عمودي فوق عظم القص. فصل عظم القص ضروري. إن هذه الجراحة معقدة، وقد تختلف قليلًا حسب التشخيص والحالة العامة للقلب. يمكن تقسيم الجراحة على القلب إلى خطوتين رئيسيتين.
تأمين الدوران الجهازي
يُفصَل الشريان الرئوي الرئيسي عن الجزأين الأيمن والأيسر من الشريان الرئوي، ويُوصَل بالجزء العلوي من الأبهر. غالبًا ما يكون توسيع الشريان الرئوي ضروريًا، ويمكن تحقيقه باستخدام الأنسجة البيولوجية الموجودة لدى المريض، أو الأنسجة الحيوانية المناسبة. يسمح هذا بضخ الدم، وهو خليط من المؤكسج وغير المؤكسج، إلى الجسم عبر البطين الأيمن الوظيفي، من خلال الصمام الرئوي.
تأمين الدوران الرئوي
بما أن الجزء المتبقي من الشريان الرئوي قد أصبح الآن مفصولًا عن القلب، يجب استخدام إحدى التقنيات القليلة لتزويد الرئتين بالدم:
- مع تحويلة بلالوك-توسيغ المُعدَّلة، تُستخدَم قناة غور-تكس (نوع من الأنابيب البلاستيكية) لوصل الشريان تحت الترقوة بالشريان الرئوي. في هذه الحالة، يأتي الدم من البطين المفرد إلى الرئتين، عبر الصمام الرئوي، والشريان الأبهر المعاد تصنيعه، والشريان تحت الترقوة، والقناة. هناك اختلافات في هذا الإجراء حيث يكون منشأ التحويلة في مكان آخر في الدوران الجهازي (على سبيل المثال من الشريان الأبهر نفسه) بدلاً من الشريان تحت الترقوة.
- باستخدام تحويلة سانو، يُجرَى ثقب في جدار البطين المفرد، وتُستخدَم قناة غور-تكس لوصل البطين بالشريان الرئوي. الفرق الرئيسي هنا هو أن تدفق الدم يكون أكثر نبضًا من نسخة بلالوك-توسيغ.
بعد هذه الخطوة الأولى (تبديل البطين الأيمن في الوضع الوظيفي إلى البطين الأيسر الغائب)، ينتقل الأطفال عمومًا إلى مسار إجراء فونتان.

ما هو إجراء نوروود؟
تتمثل أهداف عملية نوروود في التأكد من وصول الدم إلى الرئتين والتحكم بشكل أفضل في تدفق الدم لمنع تلف الرئتين والقلب. أثناء العملية ، يبدأ الجراحون في إعادة بناء القلب حتى يتمكن البطين الأيمن من تولي وظيفتي ضخ الدم إلى الرئتين والجسم. سيبدأون أيضًا في إعادة توجيه تدفق دم الطفل إلى الرئتين من خلال عدة خطوات جراحية أولية ، بما في ذلك:
- وضع تحويلة صغيرة أو أنبوب توصيل بين الشريان الأورطي والشريان الرئوي
- إزالة العضلة التي تفصل غرف القلب العلوية
- فصل الشرايين الرئوية “المتفرعة” عن الشريان الرئوي الرئيسي
- ربط الشريان الرئوي الرئيسي بالشريان الأورطي المتخلف لإنشاء شريان أورطي “جديد”.
- توسيع قوس الأبهر المتخلف
نظرًا لأن إجراء نوروود يتطلب جراحة قلب مفتوح ، فسيتم استخدام جهاز القلب والرئة لتولي مهمة التنفس والدورة الدموية لطفلك بشكل مؤقت خلال العملية التي تستغرق خمس أو ست ساعات. عادةً ما يبقى الأطفال في المستشفى لمدة أسبوعين إلى ثلاثة أسابيع بعد الجراحة ، بدءًا من وحدة العناية المركزة للقلب (CICU) ثم الانتقال إلى وحدة مستشفى أخرى.
إجراء نوروود: رعاية ما بعد الجراحة لطفلك

بعد كل عملية جراحية ، سيعود الأطفال إلى وحدة العناية المركزة للقلب (CICU) لتتم مراقبتهم عن كثب أثناء التعافي.
- جهاز التنفس الصناعي – جهاز يساعد طفلك على التنفس أثناء وجوده تحت التخدير أثناء العملية. يتم توجيه أنبوب بلاستيكي صغير في القصبة الهوائية ويتم توصيله بجهاز التنفس الصناعي ، والذي يتنفس لطفلك بينما هو / هي نعسان للغاية بحيث لا يستطيع التنفس بشكل فعال من تلقاء نفسه. بعد عملية HLHS ، سيستفيد الأطفال من البقاء على جهاز التنفس الصناعي طوال الليل أو حتى لفترة أطول حتى يتمكنوا من الراحة.
- القسطرة الوريدية (IV) – أنابيب بلاستيكية صغيرة يتم إدخالها عبر الجلد في الأوعية الدموية لتوفير السوائل الوريدية والأدوية المهمة التي تساعد طفلك على التعافي من العملية.
- الخط الشرياني – وهو أنبوب وريدي متخصص يوضع في الرسغ أو منطقة أخرى من الجسم حيث يمكن الشعور بنبض ، ويقيس ضغط الدم باستمرار أثناء الجراحة وأثناء وجود طفلك في وحدة العناية المركزة للأطفال.
- أنبوب أنفي معدي (NG) – أنبوب صغير ومرن يحافظ على المعدة خالية من فقاعات الحمض والغاز التي قد تتراكم أثناء الجراحة.
- القسطرة البولية – أنبوب صغير مرن يسمح للبول بالخروج من المثانة ويقيس بدقة كمية البول التي ينتجها الجسم ، مما يساعد على تحديد مدى كفاءة عمل القلب. بعد الجراحة ، سيكون القلب أضعف قليلاً مما كان عليه من قبل ، وبالتالي ، قد يبدأ الجسم في الاحتفاظ بالسوائل ، مما يسبب التورم والانتفاخ. يمكن إعطاء مدرات البول لمساعدة الكلى على إزالة السوائل الزائدة من الجسم.
- أنبوب الصدر – يمكن إدخال أنبوب تصريف لإبقاء الصدر خاليًا من الدم الذي قد يتراكم بعد إغلاق الشق. قد يحدث النزيف لعدة ساعات ، أو حتى بضعة أيام بعد الجراحة.
- جهاز مراقبة القلب – جهاز يعرض باستمرار صورة لإيقاع قلب طفلك ويراقب معدل ضربات القلب وضغط الدم الشرياني والقيم الأخرى.
قد يحتاج طفلك إلى معدات أخرى غير مذكورة هنا لتقديم الدعم أثناء وجوده في وحدة العناية المركزة للأطفال أو بعدها. سيشرح لك طاقم المستشفى جميع المعدات اللازمة. سيبقى طفلك مرتاحًا قدر الإمكان مع العديد من الأدوية المختلفة ؛ وبعضها يخفف الآلام وبعضها يخفف القلق. سيطلب الموظفون أيضًا مدخلاتك حول أفضل السبل لتهدئة طفلك وراحته.

بعد خروجه من وحدة العناية المركزة للأطفال (CICU) ، سوف يتعافى طفلك في وحدة أخرى قبل الذهاب إلى المنزل. سوف تتعلم كيفية رعاية طفلك في المنزل قبل خروج طفلك من المستشفى. قد يحتاج طفلك إلى تناول الأدوية لفترة من الوقت ، وسيتم شرح ذلك لك. سيقدم لك الموظفون تعليمات بخصوص الأدوية وقيود النشاط ومواعيد المتابعة قبل خروج طفلك من المستشفى.
قد يواجه الأطفال الذين قضوا وقتًا طويلاً على جهاز التنفس الصناعي ، أو الذين كانوا مرضى إلى حد ما أثناء وجودهم في وحدة العناية المركزة للأطفال الرضع ، صعوبة في الرضاعة في البداية. قد يكون لدى هؤلاء الأطفال نفور شفوي ؛ قد يساويون شيئًا ما يوضع في الفم ، مثل اللهاية أو الزجاجة ، بإحساس أقل متعة مثل وجوده على جهاز التنفس الصناعي. يشعر بعض الأطفال بالتعب ، ويحتاجون إلى بناء قوتهم قبل أن يتمكنوا من تعلم الرضاعة بالزجاجة. تشمل الاستراتيجيات المستخدمة لمساعدة الرضع بالتغذية ما يلي:
- تركيبة عالية السعرات الحرارية أو حليب الثدي – يمكن إضافة مكملات غذائية خاصة إلى الحليب الاصطناعي أو حليب الثدي الذي يزيد من عدد السعرات الحرارية في كل أونصة ، مما يسمح لطفلك بشرب كميات أقل مع الاستمرار في استهلاك سعرات حرارية كافية لينمو.
- التغذية الأنبوبية التكميلية – التغذية التي تُعطى من خلال أنبوب صغير مرن يمر عبر الأنف وصولاً إلى المريء والمعدة ، ويمكن أن يكون مكملاً للرضاعة بالزجاجة أو يحل محلها. الرضع الذين يمكنهم شرب جزء من الزجاجة الخاصة بهم ، ولكن ليس كلها ، يمكن إطعامهم الباقي من خلال أنبوب التغذية. الرضع الذين يعانون من التعب الشديد بحيث لا يمكنهم الرضاعة بالزجاجة على الإطلاق قد يتلقون حليبهم الصناعي أو حليب الأم من خلال أنبوب التغذية وحده. تعرف على المزيد حول برنامج التغذية المعوية .
رعاية طفلك في المنزل بعد جراحة إجراء نوروود
قد يُنصح باستخدام أدوية الألم ، مثل الأسيتامينوفين أو الإيبوبروفين ، للحفاظ على راحة طفلك في المنزل. سيناقش طبيب طفلك السيطرة على الألم قبل خروج طفلك من المستشفى.
إذا كان سيتم تقديم أي علاجات خاصة في المنزل ، فسيقوم طاقم التمريض بالتأكد من قدرتك على توفيرها ، أو قد تساعدك وكالة الصحة المنزلية.