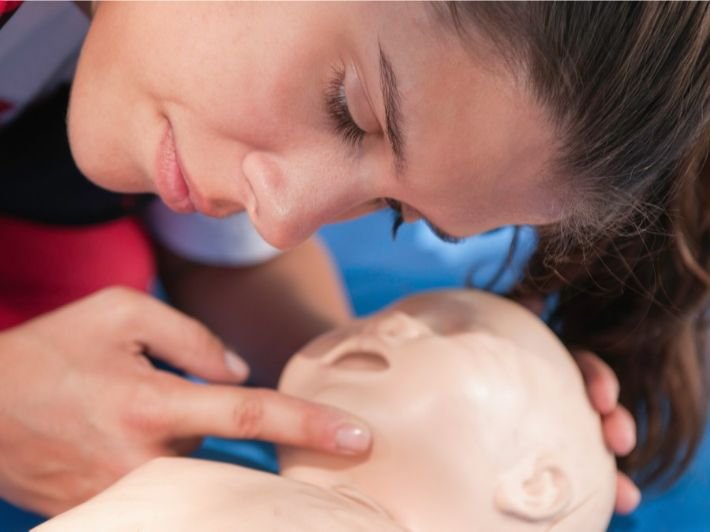
إسعاف الطفل المصاب بتوقف القلب و التنفس
إنعاش الطفل في حالة توقف القلب و التنفس
Cardiopulmonary Resuscitation in children
مبادئ الإنعاش القلبي الرئوي للأطفال
child CPR
الانعاش القلبي الرئوي للاطفال (CPR) أحد الأساليب المنقذة للحياة التي تفيد في العديد من الحالات الطارئة، مثل النوبة القلبية أو شبه الغرق، التي يتوقف فيها تنفس المصاب أو نبضه. وتوصي جمعية القلب الأمريكية ببدء الإنعاش القلبي الرئوي بالضغطات القوية والسريعة على الصدر. وتسري هذه التوصية باستخدام اليدين فقط في حالة إجراء الإنعاش القلبي الرئوي على المارة غير المدربين والمسعفين على حد سواء.
نادراً ما يكون التوقف القلبي التنفسي عند الأطفال نتيجة لحادث قلبي أولي , بل الأشيع كون التوقف الكامل عندهم نتيجة للإفقار المديد للعضلة القلبية والعائد لنقص الأكسجة الدموية غير المعالج . ويمرور الوقت يكون القلب قد مر بأذية نقص أكسجة كافية ليحدث لديه موقف انقباض , وكذلك يعاني الجهاز العصبي المركزي من أذية اختناق شديدة أيضاً , ولذلك تكون النتيجة سيئة عند الأطفال الذين يحضرون لقسم الطوارىء مع استمرار الانعاش القلبي الرئوي لهم .
المحتويات
- 1 خطوات الانعاش القلبي الرئوي للاطفال
- 1.1 قبل أن تبدأ الانعاش القلبي الرئوي للاطفال
- 1.2 نظام ABC للانعاش القلبي الرئوي للاطفال
- 1.2.1 A- تأمين الطريق الهوائي و تثبيت العمود الفقري عند الطفل المصاب بحالة توقف القلب و التنفس:
- 1.2.2 التقدير الأولي لإمكانية بقاء الطفل حياً و إجراءات الانعاش القلبي الرئوي للاطفال :
- 1.2.3 B- تقدير حالة و فعالية التنفس عند الطفل المصاب بحالة توقف القلب و التنفسBreathing :
- 1.2.4 C- تقدير حالة جهاز الدوران عند الطفل المصاب بحالة توقف القلب و التنفسCerculation :
- 1.2.5 D- تقدير العجز عند الطفل المصاب بحالة توقف القلب و التنفس Disability :
- 2 خطورة مرض الطفل
- 2.1 تقدير درجة خطورة مرض الطفل من خلال لون الطفل :
- 2.2 تقدير درجة خطورة مرض الطفل من خلال نوعية بكاء الطفل :
- 2.3 تقدير درجة خطورة مرض الطفل من خلال نوعية صحو و نوم الطفل :
- 2.4 تقدير درجة خطورة مرض الطفل من خلال ارتكاس الطفل للكلام و للحمل و للتقبيل :
- 2.5 تقدير درجة خطورة مرض الطفل من خلال فحص جلد الطفل و درجة رطوبة العين والفم :
- 2.6 تقدير درجة خطورة مرض الطفل من خلال ارتكاس الطفل الذي يبكي لمحاولات التهدئة من قبل الأهل :
- 3 تفريق المرض العادي عن المرض الخطير عند الأطفال و الرضع
خطوات الانعاش القلبي الرئوي للاطفال
إذا حضر طفل باضطراب قلبي وعائي بدئي أو تنفسي أو عصبي أو انتاني أو استقلابي فإن الهدف هو الملاحظة الباكرة للقصور التنفسي والدوراني . تكون غاية التداخل الباكر منع تطور نقص الأكسجة الدموية أو نقص التروية إلى توقف قلبي رئوي كامل مع ما يرافق ذلك من إنذار وخيم . خلال التقدير الأولي تحدد الحالات المهددة للحياة ويبدأ بالإنعاش بشكل مزامن . يجب أداء التداخلات بترتيب منظم من الأقل بضعاً إلى الأشد , مع إعادة لتقييم بشكل دقيق بعد كل تداخل .
قبل أن تبدأ الانعاش القلبي الرئوي للاطفال
قبل بدء إجراء الإنعاش القلبي الرئوي، تأكَّد من:
- هل البيئة المحيطة آمنة للشخص المصاب؟
- هل الشخص المصاب واع أم فاقد للوعي؟
- إِذا كان الشخص المصاب يبدو فاقدًا للوعي، فربِّت على كتفه أو هزه، ثم اسأله بصوت مرتفع “هل أنت بخير؟”
- في حال عدم استجابة المصاب وكان معك شخص آخر يمكنه المساعدة، فليتصل أحدكما برقم الطوارئ المحلي لإحضار جهاز مزيل الرجفان الخارجي الآلي، وذلك إذا كان متوافرًا. وليبدأ الشخص الآخر بإجراء الإنعاش القلبي الرئوي.
- أما إذا كنت بمفردك ويمكنك الوصول إلى هاتف في الحال، فاتصل برقم الطوارئ المحلي قبل أن تبدأ الإنعاش القلبي الرئوي. استعمل مزيل الرجفان الخارجي الآلي إن كان متوفرًا.
- استخدم مزيل الرجفان الخارجي الآلي فور توفّره لتوجيه صدمة واحدة إذا كانت تعليمات الجهاز تنص على ذلك، ثم ابدأ الإنعاش القلبي الرئوي.
يجب القيام بتقييم سريري من الرأس إلى القدمين أو ما يسمى بالتقدير العام الثانوي للوضع والعناية النوعية وذلك حتماً بعد احتمال التقدير العام الأولي بحيث يكون الانعاش المناسب ماض قدماً .
تعد إزالة الملابس وكشف الطفل المريض ضرورية لإجراء فحص شامل ولتحديد جميع الأذيات . يجب أن تولى العناية لمنع الضياع الحروري خلال التقييم الاسعافي وفترة العلاج .
نظام ABC للانعاش القلبي الرئوي للاطفال
و يتم إسعاف الطفل المصاب بحالة توقف القلب والتنفس وفقاً لنظام ABC
A : و هي اختصار لجملة تأمين سلوك و نفوذية الطريق الهوائي عند الطفل Airway و أن الهواء يصل إلى الرئتين
B :و هي اختصار للتأكد من وجود و فعالية التنفس Breathing عند الطفل
C :و هي اختصار للتأكد من تأمين و استقرار حالة الدوران الدموي Cerculation عند الطفل

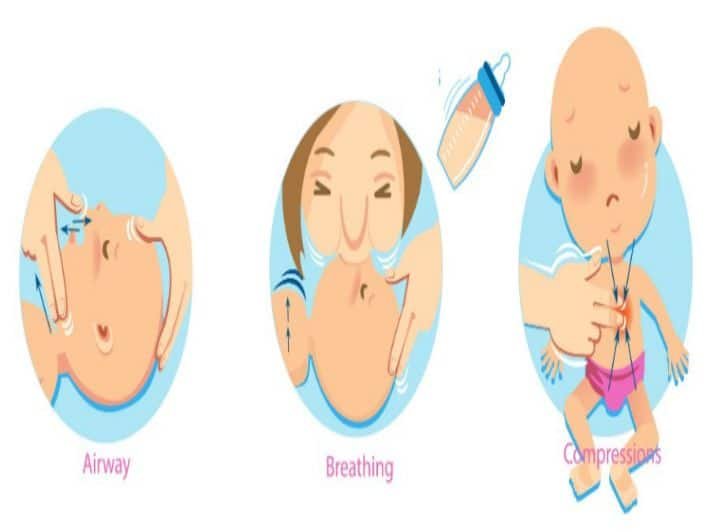

A- تأمين الطريق الهوائي و تثبيت العمود الفقري عند الطفل المصاب بحالة توقف القلب و التنفس:
Airway/Sponal Immobilizaation
ابحث عند تقييم الطرق الهوائية عن دلائل ارتفاع الصدر أو عن علامات لازدياد العمل التنفسي مثل الانخساف الصدري (السحب ) واستعمال العضلات التنفسية الإضافية .
ويتم الإصغاء فوق الرغامى بحثاً عن أصوات غير طبيعية مثل الشخير أو القرقرة أو الصرير وفوق الساحتين الرئويتين في المحيط تحرياً لكفاءة الجهد التنفسي .
و يجب تحسس حركة الهواء في الزفير والتأكد من أن الرغامى في وضع متوسط , إذا كانت الطرق الهوائية مفتوحة دون دلائل على الانسداد , يسمح للطفل بأخذ وضع مريح ويعطى أوكسجيناً إضافياً حسب الحاجة ويفضل عن طريق القناع أو الشوكتين الأنفيتين . أما إذا كان لدى الطفل دلائل على انسداد الطرق الهوائية بشكل جزئي أو كلي فيجب تصحيح وضع الرأس , حيث يوضع الطفل في وضعية التنشق برفع الذقن أو دفع الفك السفلي , مع الحرص على عدم فرط بسط العنق . يجب إزالة الدم والمفرزات و محتويات المعدة من الفم بواسطة أنبوب المص القاسي . إذ لم نتمكن من فتحت الطرق الهوائية أو الحفاظ عليها مفتوحة بهذه المناورات فيجب الأخذ بعين الاعتبار فتح الطريق هوائي أنفي أو فموي اثناء الانعاش القلبي الرئوي للاطفال.
التقدير الأولي لإمكانية بقاء الطفل حياً و إجراءات الانعاش القلبي الرئوي للاطفال :
A = الطريق الهوائي / السيطرة على العمود الفقري الرقبي
1- قيم انفتاح الطرق الهوائية اثناء الانعاش القلبي الرئوي للاطفال
– إذا كانت مفتوحة والمريض واعي حافظ على وضعه المريح .
– إذا كانت مغلقة تدبر الوضعية , المص – الطريق الهوائي عبر الفم .
– إذا لم نتمكن من الحفاظ عليها مفتوحة التنبيب الرغامي عبر الفم .
2- حافظ على وضع العمود الفقري الرقبي بوضع معتدل بواسطة التنبيب باليد إذا كانت هناك أذي عالية الخطورة أو رض رأسي وجهي .
B= التنفس
– قيم معدل التنفس , اللون . الجهد التنفسي , الحالة العقلية .
– إذا كان الجهد التنفسي كافياً أعط O2 إضافياً بجريان سريع .
– إذا لم يكن الجهد التنفسي كافياً – التهوية بالحقيبة ذات الصمام والقناع بالأوكسجين 100% أنبوب أنفي / . فموي معدي , خذ بالحسبان إجراء تنبيب الرغامى اثناء الانعاش القلبي الرئوي للاطفال .
C= الدوران / السيطرة على النزف :
– قيم سرعة القلب ونوعية النبض , اللون , العلامات الجلدية , الحالة العقلية .
– إذا كانت التروية كافية – استخدام مونيتور قلبي – أمن طريق وريدي , طبق ضغطاً مباشراً على موضع النزف .
– إذا كان هناك علامات صدمة – أمن طريق وعائي – (الوريدي / ضمن العظم ) , بلعات سوائل أسوية التوتر , فحوص مخبرية أساسية , مراقبة قلبية , ضع قثطرة بولية .
في حال الشك باستمرار النزف واستمرت علامات الصدمة انقل دم واجر استشارة جراحية .
D= ( الحالة العصبي )
– قيم وظيفة الحدقة , الحالة العقلية AVPU
– في حال تدني مستوى الوعي – أعد التقييم وحاول الوصول إلى الحد الافضل من الأكسجة والتهوية والدوران .
-عند الشك بارتفاع التوتر ضمن القحف – ترفع مقدمة السرير , نجري فرط التهوية , استشارة جراحية عصبية .
E= الكشف
أزل الملابس للحصول على تقييم كامل . امنع ضياع الحرارة بواسطة البطانيات , المصابيح الحرارية , المشعات الحرارية .
A=AVPU . التنبه , V – الاستجابة للتصويت , P- الاستجابة للألم , U – غير مستجيب .
إن هذه المناورات نادراً ما تحتمل من قبل الطفل الواعي , وقد يؤدي و ضعها إلى التهوع أو الإقياء مع احتمال الاستنشاق . و من الهام في تدبير الطرق الهوائية عند الطفل التذكر أنه لا يمكن تكييف الأجهزة المطبقة على الطرق الهوائية للبالغ لتطبيقها على الطفل المريض اثناء الانعاش القلبي الرئوي للاطفال.
يجب تثبيت العمود الرقبي في أي طفل تعرض لأذية بسبب السرعة العالية أو لديه دلائل على رضوض متعددة أو أذية خطيرة فوق مستوى الترقوتين . يجب تثبيت الطفل على لوح باستخدام منشفة أو بطانية ملفوفة بشكل الاسطوانة لمنع وجود حيز ميت , وباستخدام شريط لاصق بعرض 2 إنشاً على عرض الجبهة للتأكد من ثبات الرأس على اللوح . يجب العناية والحفاظ على وضع الرأس والعنق بشكل معتدل غير مائل على اللوح اثناء الانعاش القلبي الرئوي للاطفال
B- تقدير حالة و فعالية التنفس عند الطفل المصاب بحالة توقف القلب و التنفسBreathing :
حالما يتم التأكد من سلامة الطريق الهوائي للمريض نسعى لتحديد كفاية التهوية بالدقيقة للطفل . ومعدل الوظيفة التنفسية والحجم الجاري . يجب على الفاحص أن يتأمل تنفس الطفل قبل لمس الطفل وخاصة في حال كون الطفل وعياً مع جهد تنفسي عفوي . إن المراقبة بالنظر وحده تتيح تقييم معدل التنفس ولون الطفل والحالة العقلية والعمل التنفسي . ومن ثم يتم الإصغاء فوق الرغامى وفوق المناطق المحيطية في الساحتين والرئويتين وذلك لتحديد كفاية دخول الهواء والتنظر والأصوات غير الطبيعية مثل الخراخر والوزيز .وهو امر مهم جدا اثناء الانعاش القلبي الرئوي للاطفال .
إن وضع مسبار مقياس الأكسجة النبضي – في حال توفره – يسمح بتقييم مستمر للأكسجة . إذا كانت الطرق التنفسية مفتوحة والتهوية / الدقيقة كافية يجب إعطاء أوكسجين إضافي بجريان عالي مع التقييم الموضوعي لمستويات الأوكسجين الشريانية . ويجب أن يتلقى جميع الأطفال المرضى بشدة والمتأذين أوكسجيناً إضافياً .
إذا كانت الطرق الهوائية مفتوحة لكن لا يبدو أن الجهد التنفسي العفوي كافياً , فيجب البدء بالتهوية بالضغط الإيجابي بواسطة القناع ذي الحقيبة والصمام مع خزان أوكسجين .
إذا لم يستجب الطفل للتهوية بالضغط الإيجابي بتحسن لونه ونظمم قلبه ومستوى وعيه يجرى فحص الأجهزة والتقنيات للتأكد من كون التهوية المجراة فعالة .
إذا كانت التهوية بالقناع ذي الحقيبة والصمام غير ناجحة أو احتاج الطفل للتهوية بالضغط الإيجابي لفترة مديدة فيجب عندئذ إجراء التنبيب الرغامى .
يجب أخذ الريح الصدرية في الحسبان في المريض المرضوض والمصاب بقصور التنفس , خاصة ذلك الذي لا يتحسن بإعطاء أوكسجين إضافي أو التهوية بالضغط الإيجابي .
وتحدث الريح الصدرية الموترة بكل تقليدي انخفاضاً في الأصوات التنفسية وطبلية في نصف الصدر المصاب , وانحراف المنصف , والزراق , وتوسع أوردة العنق , ويسبب نقص العود الوريدي إلى القلب انخفاضاً في الحصيل القلبي . وعند الشك بوجود ريح صدرية موترة , تدخل أبرة مجوفة أو قثطرة مغطية لإبرة ضمن الورب الثاني على خط منصف الترقوة لضمان فعالية التنفس اثناء الانعاش القلبي الرئوي للاطفال
C- تقدير حالة جهاز الدوران عند الطفل المصاب بحالة توقف القلب و التنفسCerculation :
يتضمن تقييم الدوران تقييماً للحصيل القلبي , وفي حال الرض تحديد الدم المستترف والسيطرة على النزف . يعد نقص الحجم الدموي أشيع سبب للصدمة القلبية المنشأ .
قد تكون الأعراض والعلامات الباكرة للصدمة مخاتلة , وقد تكون الموجودات السريرية الوحيدة هي تسرع القلب . وتعد برودة الأطراف وتبرقش الجلد أو شحوبه , وتأخر زمن الامتلاء الشعري , وتسرع التنفس دون جهد تنفسي علامات باكرة نسبياً للصدمة والتي قد تتلى بغياب أو ضعف النبض المحيطي , وتردي الحالة العقلية ونقص التوتر إذا لم تلاحظ حالة الصدمة وتعالج . توجه الأولويات في معالجة الصدمة لاستعادة التروية الكافية للأعضاء الحياتية . في المريض المرضوض دوماً نتيجة لخسارة الدم .
تتضمن الجهود البدئية للانعاش القلبي الرئوي للاطفال السيطرة على النزف , رفع الطرفين السفليين ومنع الخسارة الحرورية والانعاش باستعادة الحجم الدموي . إن إعادة الحجم الدموي هي أيضاً اللبنة الأساسية في معالجة الطفل المصاب بصدمة نقص الحجم بآلية دوائية .
يمكن أن يكون تأمين الطريق الوعائي للطفل المصدوم صعباً . إن أفضل الأماكن لذلك هي الحفرة أمام المرفقية , باستخدام قثطرة وريدية قصيرة فوق الإبرة المجوفة , إذا فشلت محاولات فتح طريق وريدي عريض – والأفضل طريقين خلال 2-5 دقائق . يجب وضع السوائل الأخرى البديلة للدعم الوعائي بعين الاعتبار وذلك تجنباً للتأخر في بدء الانعاش . ويمكن أن يكون بقطع وريدي جراحي (تجريد وريد – المترجم ) أو خط وريدي مركزي أو خط داخل العظم , وذلك حسب خبرة وكفاءة المسعف .
يجب تعويض الحجم اسعافياً في المريض المصدوم بسوائل بللورية أسوية التوتر أولاً . وما لم يكن عند المريض صدمة قلبية المنشأ , تعطى بلعات أولية 20 مل / كغ بأسرع ما يمكن , وتستمر البلعات الوريدية اللاحقة اعتماداً على إعادة تقييم المريض واستجابته للعلاج مع تحري متكرر للعلامات الحيوية والاهتمام بالأعضاء ذات التروية الانتهائية (لون وحرارة الجلد , والجالة العقلية والحصيل البولي ) .
D- تقدير العجز عند الطفل المصاب بحالة توقف القلب و التنفس Disability :
يعد التقييم السريع لكلا الوظيفتين القشرية الدماغية و الجذعية الدماغية جزءاً هاماً في التقييم الأولي للطفل المتأذي أو المريض بشدة .
إن أشيع سبب للوفاة الرضية هو أذية الرأس , وهي مسؤولة عن 75% من الأذيات المميتة . يمكن استخدام مقياس السبات لغلاسكو من بين عدة مقاييس وضعت لهذه الغاية , وذلك لاجراء تقييمات متتالية وتوثيقها . وهناك فحص بدئي أكثر اختصاراً يتضمن تقييم المنعكسات الحدقية وتصنيف الحالة العقلية اعتماداً على اللفظ الجامع لأوائل كلمات مراحل الفحص و هو AVPU – أي هل المريض منتبه Alert , وهل يستجيب للصوت Voice , و هل يستجيب للألم Pain , أم لا يستجيب لكل ذلك Unresponsive , ويعد التقييم المتكرر للحالة العصبية ذا أهمية . وإذا وجدت علامات لارتفاع التوتر داخل القحف يجب القيام للحالة العصبية ذا أهمية قصوى . وإذا وجدت علامات لارتفاع التوتر داخل القحف يجب القيام بإجراءات فورية لجعل الحالة مستقرة لضمان نجاح عملية الانعاش القلبي الرئوي للاطفال .
خطورة مرض الطفل
كيف اعرف أن طفلي المريض في خطر ؟
ما هي العلامات و الأعراض التي تدل على أن حالة الطفل المريض هي حالة حرجة و تستدعي التدخل الاسعافي ؟
أو أن ابني المريض بخير و ليس في خطر ؟
يمكن من خلال مراقبة الطفل المريض بمرض حديث العهد (حاد) و الذي كان يتمتع بصحة جيدة قبل المرض أن يقوم الأهل أو الطبيب بتقدير درجة خطورة المرض أو غياب الخطورة و بالتالي اتخاذ القرار المناسب من أجل التدخل العلاجي , و هذه العلامات تعتمد على :
- لون الطفل
- نوعية بكاء الطفل
- نوعية صحو و نوم الطفل
- ارتكاس الطفل للكلام و للحمل و للتقبيل
- فحص جلد الطفل و درجة رطوبة العين والفم
- ارتكاس الطفل الذي يبكي لمحاولات التهدئة من قبل الأهل
و تذكر أن درجة الخطورة تزداد إذا اجتمع أكثر من عامل للخطورة معاً ( كأن يكون لون الطفل شاحباً أو مزرقاً مع ميل شديد للنوم….)
تقدير درجة خطورة مرض الطفل من خلال لون الطفل :
- الطفل المصاب بمرض بسيط : يكون لون الطفل الرضيع الطبيعي وردياً , و يكفي هنا مراقبة الطفل و الاستمرار بالدواء
- في حال وجود مرض ذو خطورة متوسطة : قد يصبح لون اليدين والقدمين شاحباً أو مزرقاً و هنا يجب الاتصال بالطبيب فوراً
- في حال وجود مرض ذو خطورة عالية : يصبح لون الطفل بالكامل شاحباً أو رمادياً أو مزرقاً أو مبرقعاً كالشبكة , و هنا يجب إسعاف الطفل بسرعة إلى اقرب مركز تتوفر فيه عناية سريعة للأطفال
تقدير درجة خطورة مرض الطفل من خلال نوعية بكاء الطفل :
- الطفل المصاب بمرض بسيط : يكون بكاء الطفل قوياً و باللحن المعتاد أو أن الطفل لا يبكي ويبدو عليه الاطمئنان , و يكفي هنا مراقبة الطفل و الاستمرار بالدواء
- في حال وجود مرض ذو خطورة متوسطة : قد يكون بكاء الطفل هنا بشكل أنين أو تنهد , و هنا يجب الاتصال بالطبيب فوراً
- في حال وجود مرض ذو خطورة عالية : يكون البكاء ضعيفاً ,أو يصبح بكاء الطفل على شكل الأنين أو ذو لحن عالي الطبقة , و هنا يجب إسعاف الطفل بسرعة إلى اقرب مركز تتوفر فيه عناية سريعة للأطفال
تقدير درجة خطورة مرض الطفل من خلال نوعية صحو و نوم الطفل :
- الطفل المصاب بمرض بسيط : يكون الطفل صاحياً و يبقى كذلك , و إذا كان الطفل نائماً يمكن إيقاظه بسرعة و يبقى متيقظاً بعدها , و يكفي هنا مراقبة الطفل و الاستمرار بالدواء
- في حال وجود مرض ذو خطورة متوسطة : يقوم الطفل بغمض العينين لبرهة ثم يعود لليقظة , أو يتطلب إيقاظه التحريض المستمر , و هنا يجب الاتصال بالطبيب فوراً
- في حال وجود مرض ذو خطورة عالية : الطفل لا يستيقظ ,أو انه يعود للنوم بسرعة رغم إيقاظه , و هنا يجب إسعاف الطفل بسرعة إلى اقرب مركز تتوفر فيه عناية سريعة للأطفال
تقدير درجة خطورة مرض الطفل من خلال ارتكاس الطفل للكلام و للحمل و للتقبيل :
- الطفل المصاب بمرض بسيط : يقوم الطفل بالابتسام , و يبدو عليه الوعي و التجاوب , و يكفي هنا مراقبة الطفل و الاستمرار بالدواء
- في حال وجود مرض ذو خطورة متوسطة : قد يبتسم الطفل بصعوبة و للحظة , و قد يبدو عليه التجاوب لبرهة , و هنا يجب الاتصال بالطبيب فوراً
- في حال وجود مرض ذو خطورة عالية : الطفل لا يبتسم , يبدو عليه القلق , أو البلادة , أو غياب ملامح التعبير و التجاوب من وجهه , و هنا يجب إسعاف الطفل بسرعة إلى اقرب مركز تتوفر فيه عناية سريعة للأطفال
تقدير درجة خطورة مرض الطفل من خلال فحص جلد الطفل و درجة رطوبة العين والفم :
- الطفل المصاب بمرض بسيط : يكون الجلد مرناً و طبيعياً و تبدو الرطوبة على العين و الفم , و يكفي هنا مراقبة الطفل و الاستمرار بالدواء
- في حال وجود مرض ذو خطورة متوسطة :يكون الجلد مرناً و طبيعياً و تبدو الرطوبة على العين و لكن هناك جفاف في الفم و هنا يجب الاتصال بالطبيب فوراً
- في حال وجود مرض ذو خطورة عالية : يكون الجلد كالعجين , و العينان غائرتان و جافتان و الفم جافاً , و هنا يجب إسعاف الطفل بسرعة إلى اقرب مركز تتوفر فيه عناية سريعة للأطفال
تقدير درجة خطورة مرض الطفل من خلال ارتكاس الطفل الذي يبكي لمحاولات التهدئة من قبل الأهل :
- الطفل المصاب بمرض بسيط : يستجيب الطفل الذي يبكي لمحاولات الأهل و يتوقف عن البكاء , و يكفي هنا مراقبة الطفل و الاستمرار بالدواء
- في حال وجود مرض ذو خطورة متوسطة : قد يكون عند الطفل نوب من البكاء يتخللها نوب من الهدوء و هنا يجب الاتصال بالطبيب فوراً
- في حال وجود مرض ذو خطورة عالية : قد يكون عند الطفل بكاء مستمر أو انه من الصعب تهدئته , و هنا يجب إسعاف الطفل بسرعة إلى اقرب مركز تتوفر فيه عناية سريعة للأطفال
تفريق المرض العادي عن المرض الخطير عند الأطفال و الرضع
تفريق المرض العادي عن المرض الخطير عند الأطفال و الرضع
تقييم الطفل المريض خلال فحصه في العيادة
Evaluation of the Sick Child in Clinic
علامات المرض الخطير عند الطفل و الرضيع
تكون معظم مراجعات الطفل المريض بسبب الأمراض الالتهابية الحادة العارضة , ويكون المريض غالباً مصاباً بارتفاع الحرارة. يختلف خطر الإصابة بالأمراض الخطيرة بين الأطفال المصابين بأمراض ترفع الحرارة و يختلف كذلك سبب المرض الخطير و ذلك حسب عمر الطفل .
ففي الأشهر الثلاثة الأولى من العمر يعتبر الرضيع أكثر عرضة للإصابة إنتان الدم والتهاب السحايا الناجمة عن العقديات مجموعة B و المتعضيات سلبية الغرام , إضافة لمشاهدة أخماج السبيل البولي بشكل أكثر شيوعاً لدى الرضع الذكور . ومع نضج الرضيع بعد الشهر الثالث من العمر تكون العوامل الممرضة الجرثومية التي تسبب إنتان الدم والتهاب السحايا هي عادة الرئويات , المستدميات النزلية نمط b (في حال لم يتم تطعيم الطفل أو أنه قد منع بشكل جزئي ) , والسحائيات . بعد مرحلة الرضاعة , تكون أخماج السبيل البولي أكثر مشاهدة عند الإناث من الذكور . و في الأطفال بعمر أكبر من 36 شهراً يكون التهاب البلعوم الناجم عن العقديات مجموعة A سبباً شائعاً للخمج الجرثومي . وتعتبر المفطورات الرئوية ذات أهمية متزايدة كسبب للارتشاحات الرئوية في الأطفال بعد عمر الخمس سنوات .
تعتبر مراقبة الطفل و الرضيع مفتاحاً رئيسياً في تقييم الأطفال الذين لديهم مشاكل حادة لاحتمال وجود مرض خطير . يجب مراقبة الطفل لكشف الأدلة الخاصة بالمرض الخطير كالطحة التي قد تشير لذات رئة أو إنتان دم , أو انتباج البافوخ الذي قد يشير لالتهاب سحايا .
و على أية حال فإن معظم معلومات المراقبة التي يحصل عليها طبيب الأطفال أثناء المرض الحاد يجب أن تكون مركزة على تقييم استجابة الطفل للتحريض .
هناك ستة عناصر مراقبة وعلامات خاصة بكل منها (علامات مراقبة المرض الحاد )
تحدد وبطريقة دقيقة وقيمة المرض الخطير في الأطفال المصابين بالحمى ,
يعبر عن الوضع الطبيعي بعلامة (1)
وعن الأذية المتوسطة بعلامة (3 )
وعن الأذية الشديدة بعلامة (5) .
أحسن العلامات المحتملة هي 6 عناصر * 1= 6 ,
وأسوأ العلامات هي 6 عناصر * 5=30,
ويكون احتمال وجود مرض خطير هو 1-2% إذا
كانت العلامة الكلية أصغر من 10 , أما إذا كانت العلامة أكبر من 10 فتزداد خطورة وجود مرض خطير بنسبة 10 أضعاف على الأقل .
ومن غير الواضح فيما إذا كانت هذه العلامات يمكن استخدامها في الأشهر 2-3 الأولى من العمر لأن هؤلاء الرضع لا تكون قد تطورت لديهم المهارات اللازمة للتعبير عن بعض هذه العناصر .
يجب تقييم الحالة التنفسية للطفل إضافة لتقييم المستوى العام للطفل من حيث تفاعله ولونه ودرجة الإماهة لديه . و يتضمن تقييم الحالة التنفسية للطفل تحديد سرعة التنفس وأية دلائل للصرير الشهيقي أو الأزيز الزفيري أو الطحة أو السعال ودلائل زيادة الجهد التنفسي : السحب واهتزاز خنابتي الأنف واستخدام العضلات البطينية . وقد يفيد فحص الجلد أيضاً في التوجه لأخماج أكثر خطورة مثل التهاب النسيج الخلوي تحت الجلد الجرثومي أو الحبرات المرافقة لتجرثم الدم .
بينما يكون الطفل جالساً وبحالة هادئة يمكن تقييم توتر اليافوخ الأمامي لتحري غؤور اليافوخ أو تسطحه أو انتباجه .
و من الضروري أيضاً أثناء ذلك تقييم قدرة الطفل على الحركة وسهولة التحرك . فالطفل المصاب بالتهاب السحايا سيحافظ عادة على عنقه بوضعية ثابتة ويبكي غالباً عند أية محاولة لتحريك العنق حتى أثناء معانقته من قبل الأهل , أما الطفل المصاب بالتهاب النسيج الخلوي تحت الجلد أو التهاب المفصل الانتاني أو ذات عظم والنقي في أحد الأطراف سيقاوم حركة ذلك الطرف .
و الطفل المصاب بالتهاب بريتوان سيجلس بشكل هادىء ويصبح متهيجاً أثناء الحركة . إن حساسية التقييم السريري والمشاهدة والقصة والفحص الفيزيائي المنجزة بعناية في وجود مرض هام لدى الطفل هي تقريباً 90% .